https://pubmed.ncbi.nlm.nih.gov/35797047/
松浦悠人、建部陽嗣
2017年、2020年に実施されたRCT
不眠症とは、入眠障害、中途覚醒、早朝覚醒などの睡眠問題により、社会生活機能の低下や生活の質の低下といった不調を引き起こす病気である。日本でも20歳以上の男性17.3%、女性21.5%、つまり5人に1人が不眠症状を有しており、加齢に伴いその割合は増加する1)。
うつ病患者の80%以上が不眠症状を有しており、多くのうつ病患者がその症状に苦しんでいる。また、睡眠の質が低下することでうつ病の発症につながることもある。このように、不眠とうつ病との関連は強く、うつ病単独の患者よりも、不眠症を抱えるうつ病患者の方が、自殺リスクや再発リスクが高く、治療への抵抗性が増す2-4)。
鍼治療は、精神疾患や不眠症に対する非薬物療法として盛んに用いられている。2017年に報告された原発性不眠症に対するランダム化比較試験(Randomizes controlled trial: RCT)では、睡眠効率、総睡眠時間、気分といった、不眠症に関連する症状を軽減させる可能性が示された5)。しかし、うつ病と不眠症を併発する患者の不眠症状に対する鍼灸治療効果に焦点を当てた検証はなされていなかった。
そんななか、上海中医薬大学のYinらのグループが、うつ病患者の不眠症治療に対する鍼通電療法(electroacupuncture: EA)の有効性を評価するパイロットスタディ(本研究の前に、その研究デザイン等の実現性を検証するために行われる予備的な研究)を実施し、2020年にその結果を報告している6)。
そこでは、90人の患者をEA群、非特異的経穴への浅刺群、特異的経穴へのプラセボ鍼群の3群に割付けたRCTが実施された。その結果、週3回×8週間のEA治療により、うつ病患者の不眠症状の改善が認められた。
以上より、うつ病患者の不眠症状に対してEA治療の有効性が示唆されたが、小規模な予備的研究であったため、効果の確実性や再現性を高めるための大規模な調査が必要であった。また、予備的研究ではフォローアップ期間が短く、EA治療効果の持続期間が不明であるといった問題点があった。
そのため、Yinらはうつ病に併発する不眠症に対するEA治療の有効性を、さらに質の高い臨床試験で証明するため、多施設での大規模なRCTを計画し、実行した。
2022年にYinらが発表したRCTの内容
2022年7月、そのRCTの結果をまとめた論文「Effect of Electroacupuncture on Insomnia in Patients With Depression: A Randomized Clinical Trial(うつ病患者の不眠症に対する鍼通電療法の効果:ランダム化比較試験)」が、米国医師会が発行する雑誌に掲載された。本研究は、上海の3つの病院で患者が集められ、32週のフォローアップ期間を設定することで、EA効果の持続性を評価している。つまり、うつ病と不眠症を併発する患者へのEA治療が、標準治療や偽鍼治療よりも有効性・安全性に優れているか、質の高い研究方法により検証されたのである。
【参加者】 研究への参加は、以下の基準を満たす不眠症患者であった。
(1)ピッツバーグ睡眠質問票(PSQI)が7点以上
(2)精神障害の診断と統計マニュアル第5版(DSM-5)でうつ病の診断基準を満たす者
(3)ハミルトンうつ病評価尺度(HDRS-17)のスコアが20~35点
(4)研究開始4週間前の時点で抗うつ薬使用または未使用が一貫していた者。
除外基準は、(1)器質的または他の精神疾患による二次性の抑うつ障害、(2)双極性障害うつ病エピソード、気分変調症、反応性うつ病、および他の疾患による抑うつ障害、(3)心血管系、造血系の重度の疾患または肝機能腎機能の低下、(4)アルコール乱用または薬物依存の病歴、(5)妊娠または授乳期間中、(6)過去1年以内に鍼治療を受けた者、であった。
上記の基準を満たす患者は、① EA+標準治療(EAグループ)、② 偽鍼治療+標準治療(偽鍼治療グループ)、③ 標準治療グループの3群にランダムに割付けられた。EAグループと偽鍼治療グループの患者は自身がどちらに割付けられたかを伝えられず、鍼治療中もアイマスクを着用した状態で施術を受けた。さらに、鍼灸師を除いた他の研究者(統計学者、評価者など)にも、患者がどのグループに属していたかは伝えられず、可能な限り盲険化された状態で研究が行われた。
【評価項目】
この研究の主要な評価項目は、介入終了時(8週後)のPSQIの変化である。PSQIは、過去1カ月の睡眠に関して18項目の質問から構成されており、睡眠の質、入眠時間、睡眠時間、睡眠効率、睡眠困難、睡眠薬の使用、日中覚醒困難の7つの臨床症状に応じた要素に分類し得点化することで睡眠状態を評価する。
副次的評価として、HDRS-17、自己記入式不安尺度(SAS)、アクティグラフィーによる客観的な睡眠効率・睡眠覚醒時間・総睡眠時間、不眠重症度指数(ISI)、抗うつ薬の使用量が調査された。
PSQI、ISI、アクティグラフィーによる睡眠状態の評価と、HDRS-17、SASによる気分状態の評価は、治療の中間(4週目)と終了時(8週目)に行われた。さらに、PSQIとHDRS-17はフォローアップ期間中の12、20、32週目にも評価された。鍼治療または抗うつ薬の使用に関連する有害事象が生じた場合は、患者および鍼灸師によって報告がなされた。
【介入方法】
介入は、EAグループ/偽鍼治療グループともに、30 分間の治療を週3回(隔日)×8 週間行われた。鍼治療は、5年以上の臨床経験を持ち、試験前に介入方法に関するトレーニングを受けた6人の鍼灸師が施術した。
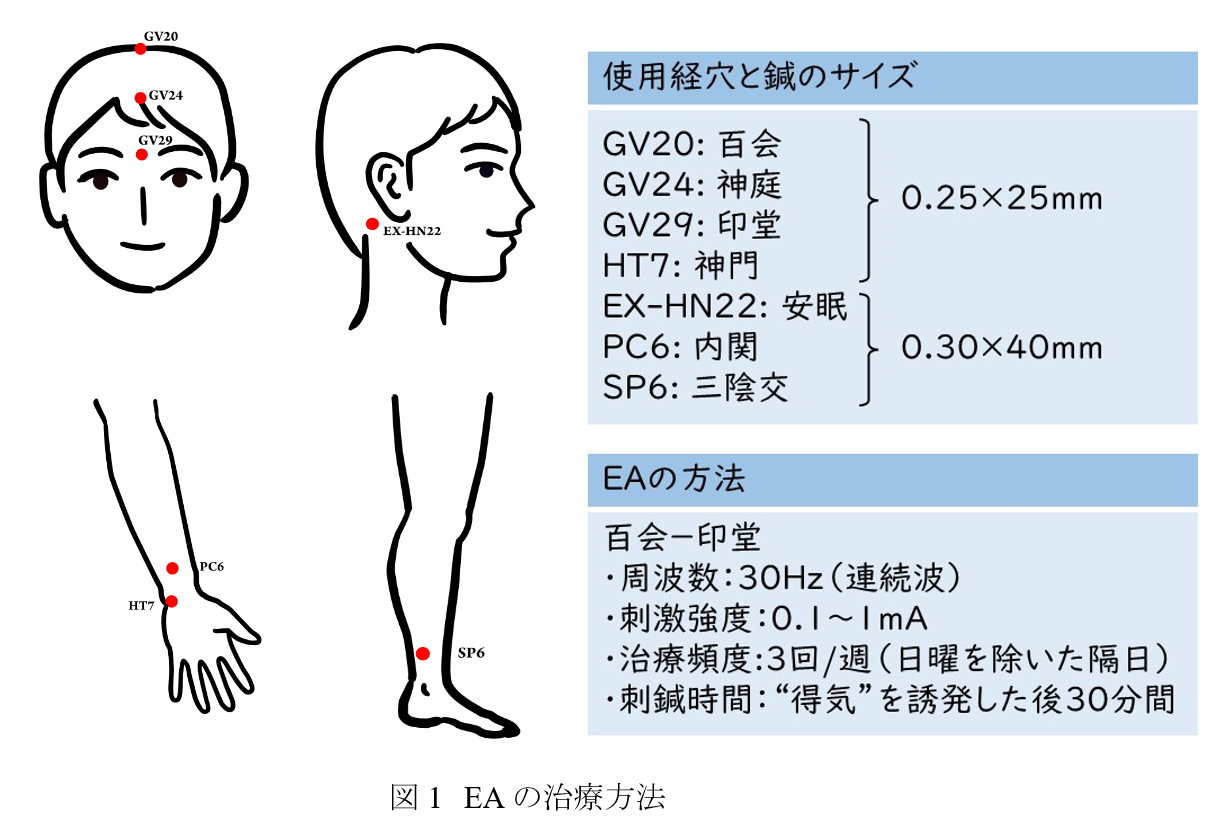
使用経穴は、百会・神庭・印堂・安眠・神門・内関・三陰交とし、百会・神庭・印堂・神門には0.25×25mm、安眠・内関・三陰交には0.30×40mmの中国製鍼灸針が用いられた。
EA グループでは、鍼を刺入後、回旋術や雀啄術を行い、得気感覚を誘発させる。百会と印堂に電極をつなぎ、周波数30Hzの連続波、刺激強度は0.1~1mAの間で、患者が苦痛感を訴えない強さで30分間EA刺激が行われた(図1)。
偽鍼治療グループでは、EAグループと同様の経穴に0.30×30mmのStreitberger鍼(玩具ナイフのように鍼柄に鍼体が入り込む偽鍼)が用いられた。Streitberger鍼では鍼先が皮膚に触れる感覚はあるが、先端がカットされているため、実際に鍼が体内に刺入されることはない。通電用の電極は、Streitberger鍼の鍼体部とEAグループ同様に百会と印堂につながれたが、通電機のスイッチをオンにしてもボリュームは0のままの状態、つまり疑似的なEAが行われた。
標準治療グループでは、患者は定期的な運動を行い、健康的な食事をとり、試験中のストレスを管理することが推奨された。抗うつ薬や睡眠薬は、試験前から使用しているものをベースラインから8週間まで同様に服用した。標準治療の指導や患者の状態が変化した時の対応は精神科医によって判断された。
被検者247人を解析した結果
不眠症とうつ病を併発する415人の患者が3つの病院で登録・スクリーニングされ、270 人の患者(女性194人、男性76人、年齢50.3±14.2歳)が参加基準を満たした。その中の23人の患者(8.5%)が、時間的・個人的な問題、効果への不満足により研究途中で脱落したため、最終的に247人の患者(91.5%)が32週目にすべての測定を完了した(EAグループ83例、偽鍼治療グループ81例、標準治療グループ83例)。
解析には脱落が多かったグループの過大評価を防ぐためIntention to treat(ITT)解析という手法が用いられ、どのグループも最初の割付け通りに脱落者も含んだ90例ずつで解析された。
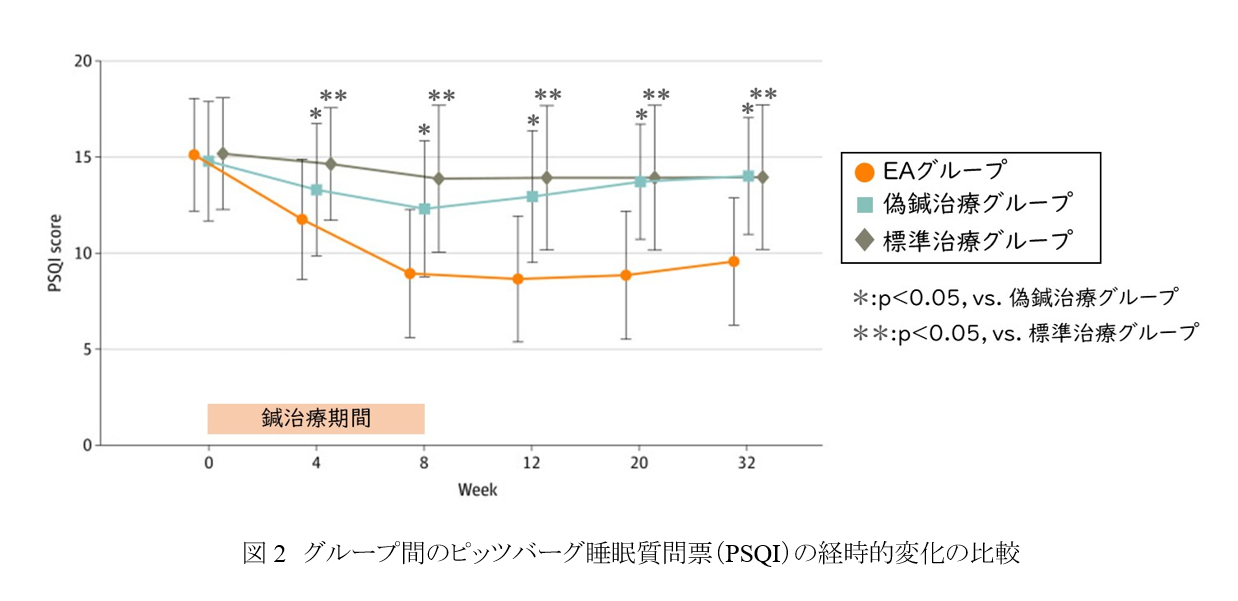
主要評価項目である治療後のPSQIの変化は、EAグループは-6.2(95%信頼区間: -6.9--5.6)点、偽鍼治療グループは-2.5(-3.1--1.9)点、標準治療グループは-1.1(-1.8--0.5)点であった。変化量の群間差では、EAグループと偽鍼治療グループで-3.6(-4.4--2.8)点、EAグループと標準治療グループで-5.1(-6.0--4.2)点となり、どちらのグループと比較してもEAグループで有意にPSQIスコアが減少していた。
さらに、PSQIの7つの下位尺度に分類してみても、睡眠の質、入眠時間、睡眠時間、睡眠効率、睡眠困難、睡眠薬の使用、日中覚醒困難のすべての項目でEAグループの有意な改善が示された。また、治療期間中、期間後のどの時点でも偽鍼治療、標準治療グループよりもEAグループのほうが、有意にPSQIスコアの減少が認められた(図2)。
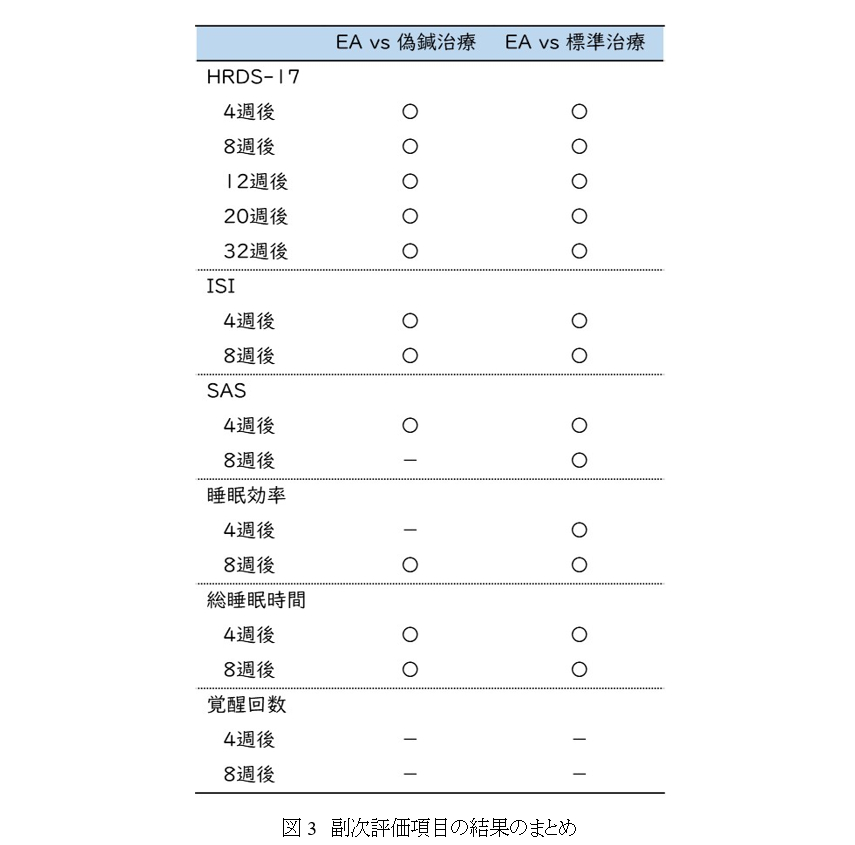
副次評価項目では、EA治療によって、HRDS-17は-10.7(-11.8--9.7)点、不眠重症度指数のISIは‐7.6(-8.5--6.7)点、不安尺度のSASは-2.9(-4.1--1.7)点、アクティグラフィーの睡眠効率84.4(4.2-7.2)%、総睡眠時間の増加は29.1(21.5-36.7)分であり、ほとんどの項目で、他の2グループよりも有意な改善がみられた。また、フォローアップ期間中のHRDS-17の変化も、12週・20週・32週後のいつの時点でも他の2グループと比較してEAグループが有意に改善していた(図3)。
抗うつ薬/睡眠薬の使用においても、介入期間の8週間で増加が認められたのは、偽鍼治療グループで10例、標準治療グループでは7例であったが、EAグループでは1例のみであった。
鍼治療に関連する有害事象は、EAグループで7例(7.8%)、偽鍼治療グループで4例(4.4%)発生した。有害事象の多くは、血種(出血)と局所の疼痛であった。標準治療グループでは1例 (1.1%)がフォローアップ期間中に頭痛を訴えた。有害事象の発生割合に3群間で有意な差はなかった。
Yinらの大規模臨床試験で証明された有効性と安全性
以上より、うつ病と不眠症を併発する患者の頭部へのEAは、PSQIで評価した主観的な不眠症状を有意に改善することが示された。この効果は、プラセボコントロールとして設定された偽鍼治療グループよりも統計的に有意に大きく、頭部へのEAにはプラセボ以上の効果があることを示唆するものである。さらに、気分状態や客観的な睡眠状態の指標、薬物の使用量に対してもEAの効果は優れており、安全性についても大きな有害事象は起こらず、他のグループと差はなかった。つまり、Yinらの大規模な臨床試験によって、頭部へのEA治療はうつ病と不眠症を併発する患者の不眠症状に対して有効かつ安全な治療法であることを明らかにされたのである。
この結果は、鍼灸治療によってうつ病の経過を難治化させる要因である不眠症状を軽減することで、治療満足度と生活の質向上だけでなく、自殺リスクやうつ病再発のリスク低減までつながる可能性を秘めている。Yinらの論文が掲載された雑誌は、米国医師会が発行するJAMA Network Openという医学雑誌である。2021年度のインパクトファクター(雑誌の影響度を示す指標)は13.353で、これは「医学、内科」分野172誌中15位の数字である。このような影響度の強い医学雑誌に鍼灸治療の有効性を示す論文が掲載されたことによって、多くの読者の目に届くことは大変喜ばしいことである。しかし、何の欠点もない論文など存在せず、Yinらの研究にもいくつかの限界はある。
そのひとつが盲険化である。
鍼灸の特性上、術者を盲険化(自分が鍼を刺しているか、刺していないかがわからない)する二重盲検での臨床試験は困難である。一方、非挿入鍼であるプラセボ鍼により、患者がどちらの治療を受けているかわからないようにする単一盲険での臨床試験は、現時点で実施可能であると考えられている。この場合、試験後に研究参加者に「どちらの治療を受けていたと思うか」と調査を行い、盲険化の成功・不成功を判断しなければならない。
Yinらの研究では、偽鍼治療グループの患者の多くが実際の介入と反対の推測、つまり本物のEA治療を受けていたと推測していたことから、偽鍼治療グループでは盲険化に成功していた。しかし、EAグループでは、多くの患者が自身の受けた治療を正しく推測、つまりEA治療であると患者の多くはわかっていた。Yinらの用いたPSQIは主観的な評価尺度であるため、EAグループで盲険化できていないことによる影響を受けている可能性は否定できない。
また、客観的指標による報告がやや弱いことも指摘できる。睡眠の客観的な指標は、アクティグラフィーを用いて測定することができる。客観的指標はプラセボ効果の影響を受けにくいとされていることから、主観的症状の変化を説明する貴重なデータとなる。睡眠指標を客観的に測定する際の理想は、研究期間中、常に測定を続けることだが、今回の場合は機械の性質上、測定日1晩分のデータしかとることができなかった。
この課題が解決されれば、不眠症状への鍼灸治療の効果により説得力を持たせることができる。現在はアクティグラフィー以外にも様々なウェアラブルデバイスが登場していることから、常に睡眠状態を観察したうえで鍼灸治療の効果を検証することも可能だろう。そうすることで「鍼灸治療を受けた日は患者さんはぐっすり眠れるようだ」という、鍼灸師が何となく感じている手応えを、科学的に証明できる。今後のさらなる研究に期待したい。
不眠に悩むうつ病患者の治療方法のひとつとして
いかがだっただろうか。鍼灸院に不眠症状を訴えるうつ傾向の患者が来院することは珍しいことではない。さらに、不眠症状を抱えるうつ病患者の多くは、薬物療法などの標準的な治療だけでは十分満足できていないと思われる。そこに鍼灸治療が有効である可能性を示せたのは、患者はもちろんのこと治療に難渋していた医療者にとって有益な情報であるといえる。
ただし、注意が必要なのは、ひとつの論文だけでエビデンスがつくられるわけではない。また、論文の結果をそのまま目の前の患者に適用できるわけではない。例えば、Yinらの研究は、週3回EA治療行った場合の結果である。目の前の患者に対して、その頻度で、その刺激の治療が可能であるか、日本の鍼灸臨床でどれだけ実施可能なのかについても含め、総合的に判断する必要がある。
とはいえ、頭部へのEA治療が有効性の高い治療法のひとつであることはわかった。臨床の現場で、不眠に悩むうつ病患者に出会った際は、治療方法の引き出しのひとつとして、本コラムの内容を思い出していただきたい。
【参考文献】
Doi Y, et al. Prevalence of sleep disturbance and hypnotic medication use in relation to sociodemographic factors in the general Japanese adult population. J Epidemiol. 2000 Mar;10(2):79-86.
1)Difrancesco S, et al. Sleep, circadian rhythm, and physical activity patterns in depressive and anxiety disorders: a 2-week ambulatory assessment study. Depress Anxiety. 2019;36(10):975-986.
2)Wang X, et al. Systematic review and meta-analysis of the relationship between sleep disorders and suicidal behaviour in patients with depression. BMC Psychiatry. 2019;19(1):303.
3)Fang H, et al. Depression in sleep disturbance: a review on a bidirectional relationship, mechanisms and treatment. J Cell Mol Med. 2019;23(4):2324-2332.
4)Yin X, et al. Efficacy and safety of acupuncture treatment on primary insomnia: a randomized controlled trial. Sleep. 2017;37:193-200.
5)Yin X, et al. Efficacy of Electroacupuncture on Treating Depression-Related Insomnia: A Randomized Controlled Trial. Nat Sci Sleep. 2020;21(12):497-508.